Почечный барьер
Cтраница 1
Почечный барьер можно определить как минимальную концентрацию сахара в крови, при которой сахар появляется в моче. У здоровых людей потребление углеводов не приводит к превышению этого барьера, п сахар в моче пе содержится. У диабетиков этот барьер превышается, результатом чего является выделение сахара в мочу в количестве 0 3 - 10 % п более. [1]
Иногда при миеломной болезни аномальные белки плазмы преодолевают почечный барьер и появляются в моче. Эти белки, представляющие собой легкие цепи иммуноглобулинов, получили название белков Бенс-Джонса. [2]
Выраженная ами-ноацидурия и отчасти связанное с ней снижение уровня аминокислот в крови, по-видимому, являются результатом снижения почечного барьера для проницаемости этих соединений в рассматриваемых условиях. Нетрудно представить, что именно изменение концентрации мочевины, являющейся основным азотсодержащим компонентом мочи, в основном и определяет намечающийся сдвиг к уменьшению экскреции общего азота с мочой. [3]
Механизм действия гемодеза обусловлен способностью низкомолекулярного поливинилпирролидона связывать токсины, циркулирующие в крови, и быстро выводить их с почками. Низкомолекулярный поливинилпирроли-дон легко проходит через почечный барьер. Он практически полностью выводится почками через 6 часов после вливания в вену. Препарат усиливает почечный кровоток, повышает клубочковую фильтрацию и увеличивает диурез. [4]
Повреждение клеток печени приводит к нарушению их функций. Нарушается экскреция прямого билирубина в желчные капилляры. Он частично попадает в кровь, где увеличивается его содержание. Прямой билирубин способен проходить через почечный барьер, поэтому в моче определяется билирубин. [5]
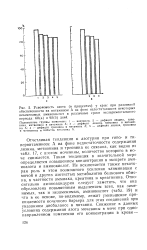
В то же время у крыс, находящихся на спаренном кормлении, через 60 дней количество общего азота в моче уменьшалось, хотя и незначительно, а через 90 дней стало статистически значимым. При этом у них наблюдалось двукратное по сравнению с контролем повышение уровня аминоазота мочи. Несколько уменьшается элиминация некоторых аминокислот. Возможно, увеличение количества аминоазота в моче в таких условиях связано с усиленным выведением пептидов вследствие нарушения почечного барьера, вызванного частичным голоданием. [6]
Отчетливая тенденция к азотурии при гипо - и ги-первитаминозе А на фоне недостаточности содержания лизина, метионина и треонина не связана, как видно из табл. 17, с азотом мочевины, количество которого в моче снижается. Такая тенденция в значительной мере определяется повышением концентрации в экскрете ами-ноазота и аминокислот. Не исключается также некоторая роль в этом возможного усиления элиминации с мочой и других азотистых метаболитов белкового обмена, в частности аммиака, креатина и креатинина. Относительно аминоацидурии следует заметить, что она обусловлена повышенным выделением всех, как заменимых, так и незаменимых, аминокислот ( табл. 19) и что в ее основе, по-видимому, лежит уменьшение проницаемости почечного барьера для этих соединений при указанном дисбалансе в питании. [8]
Билирубин образуется при распаде гемоглобина, который протекает в клетках ретикулоэндоте-лиальной системы - купферовских клетках печени, гистиоцитах соединительной ткани любого органа. Вначале происходит разрыв метанового мостика между 1-ми 2 - м пиррольными ядрами порфири-нового кольца с одновременным окислением двухвалентного железа в трехвалентное. Затем он теряет железо и глобин, порфириновое кольцо разворачивается в цепи и образуется пигмент зеленого цвета - биливердин. Биливердин ферментативным путем восстанавливается в красно-желтый пигмент - билирубин. Образовавшийся пигмент называют свободным, или неконъюгированным. Он нерастворим в воде, поэтому в крови транспортируется в комплексе с альбумином. Для определения свободного билирубина в крови необходимо предварительное осаждение белка спиртом. Только после этого билирубин вступает во взаимодействие с диазореактивом, поэтому его иначе называют непрямым билирубином. Свободный ( непрямой) билирубин не проходит через почечный барьер и в мочу не попадает. В печени он соединяется ( конъюгирует) с УДФ-глюкуроновой кислотой. Эта реакция катализируется ферментом УДФ-глюкуронилтрансферазой. [9]
Билирубин образуется при распаде гемоглобина, который протекает в клетках ретикулоэндоте-лиальной системы - купферовских клетках печени, гистиоцитах соединительной ткани любого органа. Вначале происходит разрыв метанового мостика между 1-ми 2 - м пиррольными ядрами порфири-нового кольца с одновременным окислением двухвалентного железа в трехвалентное. Затем он теряет железо и глобин, порфириновое кольцо разворачивается в цепи и образуется пигмент зеленого цвета - биливердин. Биливердин ферментативным путем восстанавливается в красно-желтый пигмент - билирубин. Образовавшийся пигмент называют свободным, или неконъюгированным. Он нерастворим в воде, поэтому в крови транспортируется в комплексе с альбумином. Для определения свободного билирубина в крови необходимо предварительное осаждение белка спиртом. Только после этого билирубин вступает во взаимодействие с диазореактивом, поэтому его иначе называют непрямым билирубином. Свободный ( непрямой) билирубин не проходит через почечный барьер и в мочу не попадает. В печени он соединяется ( конъюгирует) с УДФ-глюкуроновой кислотой. Эта реакция катализируется ферментом УДФ-глюкуронилтрансферазой. Он растворим в воде, дает прямую реакцию с диазореактивом, поэтому иначе его называют прямым билирубином. Прямой ( связанный) билирубин - это нормальный компонент желчи, попадающий в кровь в очень небольшом количестве. Он может проходить через почечный барьер, но в крови его очень мало, поэтому в моче он не определяется обычными лабораторными методами. [10]
Страницы: 1