Вскрытие - передняя камера
Cтраница 1
Вскрытие передней камеры производят коратомом насколько возможно ближе к прозрачному краю роговицы, чтобы не затрагивать перикор-неальное сосудистое сплетение. Внизу глаз фиксирует пинцетом сам хирург Кератом вводят на такую глубину, чтобы длина разреза равнялась 5 - 6 мм. По мере продвижения ножа его ручку медленно и постепенно опускают для того, чтобы направить кончик ножа к задней поверхности роговицы и избежать повреждения хрусталика. Затем осторожно извлекают нож, все время опуская ручку. [1]
Петли швов оттянуты, произведено вскрытие передней камеры ножом Грефе, кератомом или склеротомом. Разрез расширяют двойными ножницами Маттиса ( Mattis); они сконструированы в соответствии с геометрической анатомией разреза роговицы. Фиксационный выступ на конце наружной бранпш не допускает осевого скольжения инструмента, благодаря чему разрез может быть произведен одним взмахом брашпей ножниц; повторные взмахи, которые могут в конечном счете дать неровный разрез, являются излишними. [2]
Образование копъюнктивального лоскута и склеральный разрез для вскрытия передней камеры производят точно таким же образом, как это изложено при описании техники предыдущей операции. Вместо рассечения радужной оболочки по меридиану 12 часов его делают у темпорального конца склерального разреза. Это освобождает латеральную ножку и позволит ей втянуться внутрь передней камеры. Свободный конец радужной оболочки ущемляется в ране под конъюнктивой. Если ущемлять только одну ножку, то именно медиальную, потому что в случае помутнения хрусталика его легче извлечь в направлении кверху - кнаружи. [3]
В то время как иссекают диск, ассистент из-под конъюнктивального лоскута следит за верхней частью радужной оболочки и может заметить, когда она подастся кпереди, что укажет на вскрытие передней камеры. [4]
Далее процесс может пойти в двух направлениях. После вскрытия передней камеры влага обновляется, обменные процессы активируются и может наступить обратное развитие язвы с последующим образованием бельма, сращенного с радужкой. При попадании инфекции через перфорационное отверстие в глубокие ткани может развиться гнойное расплавление стекловидного тела ( эндофтальмит) или гнойное воспаление всех оболочек глаза ( панофтальмит) с последующей атрофией глазного яблока. [5]
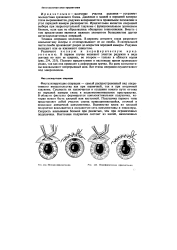 |
Полная иридэктомия.| Периферическая иридэктомия. [6] |
В верхнем сегменте глаза разрезают конъюнктиву склеры и отсепаровывают ее до лимба. В склеральной части лимба производят разрез до вскрытия передней камеры. Радужка выпадает или ее извлекают пинцетом. [7]
 |
Субсклеральная синусотомия с диатермокоагуляцией склеры. [8] |
Эта операция обеспечивает большую степень растяжения трабекулы, чем предыдущая техника трабекулоспазиса. Кроме того, вследствие дилатации супрахориоидального пространства глубоким склеральным лоскутом циклодиализная щель, как правило, не закрывается и ее хорошо можно видеть при гониоскопии и в ближайшие, и в отдаленные сроки после операции. Вместе с тем операция технически сложна и сопровождается вскрытием передней камеры глаза. Если последняя становится мелкой во время операции, то через циклодиализную щель в переднюю камеру вводят изотонический раствор натрия хлорида или пузырек воздуха. [9]
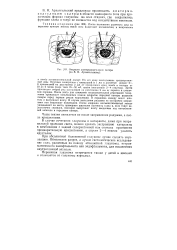 |
Операция диатермокоагуляции склеры ( по В. Н. Архангельскому. [10] |
На его края накладывают предварительные швы. Затем производят второй ряд коагуляций на расстоянии 2 мм от первого в шашечном порядке. После этого для снижения последовательной реактивной гипертонии производят копьевидным ножом вскрытие передней камеры разрезом склеры перед первым рядом коагуляций. В переднюю камеру водят шпатель и выпускают влагу. В случае выпадения радужки ее осторожно заправляют или надсекают ножницами. После операции конъюнктивальный лоскут укладывают на место, проверяют шпателем плотность глаза и, если тонус недостаточно снизился, повторно выпускают влагу введением под конъюнктивой шпателя в переднюю камеру. [11]
Если в ближайшие 3 дня процесс не поддается лечению, рекомендуются криообдувание, криоаппликации. В крайне тяжелых случаях прибегают к диатермокоагуляции прогрессирующего края язвы с захватом пограничной здоровой ткани. Если гипопион заполняет половину камеры, может быть применен парацентез - вскрытие передней камеры с последующим промыванием слабым раствором антибиотиков. При угрозе прободения следует прибегнуть к лечебной послойной кератопластике. [12]
 |
Инородное тело конъюнктивы.| Удаление инородного тела роговицы копьевидным ножом. [13] |
Все инородные тела подлежат удалению, так как длительное пребывание их, особенно на роговице, может привести к таким осложнениям, как травматический кератит или гнойная язва роговицы. Удаляют поверхностные инородые тела в амбулаторных условиях. Нередко их можно снять влажным тампоном после двукратного закапывания в конъюнктивальный мешок 0 5 % раствора дикаина. Если инородное тело внедрилось в толщу роговицы, удалять его нужно осторожно во избежание вскрытия передней камеры. Из толщи роговицы металлическое магнитное инородное тело может быть извлечено с помощью магнита после предварительного рассечения поверхностных слоев роговицы над глубоко расположенным инородным телом. [14]
При взгляде больного книзу векоподъем-ником или пальцами помощник оттягивает верхнее веко. Хирург захватывает конъюнктиву вместе с верхней прямой мышцей и прошивает ее швом. Подтягиванием за шов устанавливают глаз книзу и создают удобные условия для операции, особенно в верхнем отделе глаза. Глазную щель раскрывают векоподъемником или векорасширите лем. Хирург фиксирует глазное яблоко, захватив пинцетом конъюнктиву и мышцу, чаще внутреннюю. В наружном лимбе производят вкол копьевидным ножом с медленным его введением и выведением для постепенного истечения влаги, что особенно важно при глаукоме. Для этого в 2 мм от лимба и параллельно ему пилящими движениями скальпеля или ножа Грефе разрезают склеру до вскрытия передней камеры. Эльшнит предложил производить этот разрез субконъюнктивально, предварительно разрезая конъюнктиву на 4 - 5 мм выше лимба с отсепаровкой к нему. После вскрытия камеры радужка выпадает в рану или ее захватывают ирис-пинцетом у зрачкового, края и иссекают пинцетом-ножницами Веккера. Края радужки - ножки колобомы заправляют шпателем. Во время операции возможно кровотечение из сосудов радужки в переднюю камеру. Кровь осторожно выводят массажем роговицы шпателем и ложечкой или промывают камеру введением в нее раствора пенициллина либо физиологического с несколькими каплями 0 1 % раствора адреналина. Газ углубляет камеру, препятствует новому образованию синехии, легко рассасывается в 2 - 3 дня. После операции в глаз закапывают атропин, раствор антибиотика и накладывают бинокулярную повязку. При кровотечении в переднюю камеру ( гифема) полезно сразу после операции применить аутогемотера-пию. В послеоперационном периоде у лиц с нормальным внутриглазным давлением необходимо поддерживать мидриаз, поэтому через сутки после операции следует закапывать атропин в глаз несколько раз в день, когда зрачок недостаточно расширен. Если послеоперационный период осложняется притом, проводят соответствующее лечение ( стр. [15]
Страницы: 1