Мидриатик
Cтраница 2
При паренхиматозном люэтическом кератите, наряду с общим противосифилитическим лечением, допускается местное применение мидриатиков в сочетании с кортикостероидами. [16]
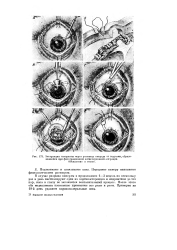 |
Экстракция катаракты через роговицу кпереди от подушки, образовавшейся при фильтрационной аятиглаукомной операции. Объяснение в тексте. [17] |
В случае разрыва капсулы в продолжение 1 - 2 недель по нескольку раз в день инстиллируют один из кортикостероидов и мидриатики до тех пор, пока в глазу не закончится воспалительный процесс. После этого оба медикамента постепенно применяют все реже и реже. Примерно на 10 - й день удаляют корнеосклеральные швы. [18]
 |
Инструменты для рассечения пленки вторичной капсулярной катаракты. [19] |
В продолжение 1 - 2 недель, до тех пор пока не исчезнут все признаки воспалительного состояния глаза, ежедневно инсталлируют мидриатики; лечение можно прекратить только после того, когда при биомикроскопическом исследовании убедишься в полном отсутствии воспалительной реакции в передней камере. [20]
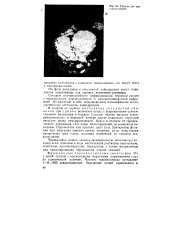 |
Глазное дно при токсоплазмозе. [21] |
Чрезвычайно важно оказать своевременную неотложную помощь этим больным в виде инстилляций растворов анестетиков, асептиков, противовирусных препаратов, а также мидриатиков для предотвращения образования задних синехий. [22]
Контроль за дооперационными мерами профилактики осложнений врожденных и перинатальных ( посттравматических, пост-контузионных) катаракт должен осуществлять участковый педиатр, а проводить их ( инстилляции мидриатиков засветы яркой электролампой, на которую наклеены различные темные фигурки) должны родители. Естественно, что научить всему этому и педиатра, и родителей обязан офтальмолог. Педиатры, родители и офтальмологи должны ориентироваться на то, что экстракцию катаракты ( при двусторонней катаракте - одномоментно на обоих глазах) следует делать до года жизни ребенка. В этом случае остается не только хорошая возможность развития и повышения остроты зрения, но и создаются условия для возникновения и совершенствования бинокулярного ( стереоскопического, объемного, трехмерного) характера зрения. Имплантация ИОЛ в еще значительно недоразвитый с морфологической, физиологической и функциональной точек зрения глаз маленького ребенка - дело преждевременное. Лучше, когда задачу об имплантации ИОЛ решает сам больной, а не родители. Есть хорошая возможность коррекции послеоперационной афакии ( отсутствия хрусталика), особенно односторонней, контактными линзами уже к году жизни ребенка, а нередко и раньше. После экстракции врожденной катаракты до поступления в школу нужно излечить и возможную амблиопию, и косоглазие - в этом профилактика ограничения в выборе профессии, в службе в Советской Армии, гарантия хорошего психоэмоционального состояния и гармоничного развития ребенка как личности. [23]
Собственный опыт позволяет рекомендовать следующую схему лечения этих больных: на протяжении 7 - 10 дней 4 - 6 раз в сутки приемы внутрь этазола ( разовая доза взрослым 0 5 г) вместе с глюконатом кальция ( по 0 5 г 3 раза в день) в сочетании с витаминами С и группы В. Местно - мидриатики и комбинированная ( стр. В случаях резкого и стойкого нарушения чувствительности роговицы, а также при ее глубоких поражениях показаны внутривенные инъекции глюкозы с уротропином и тиамином, инстилляции 2 5 % ацетилхо-лина. [24]
Следует предпочесть назначение мидриатиков, особенно скополамина ( растворов, мази), перед миотиками для борьбы с воспалительным процессом и разрыва синехий. [25]
В течение 2 - 3 месяцев после окончания воспалительной реакции и рассасывания хрусталиковых масс, оставшихся после операции врожденной катаракты, в оперированный глаз нужно закапывать атропин или скополамин. Если прекратить применение мидриатиков до того, как кортикальные массы рассосутся, обычно происходит заращение и сращение зрачка и образуются задние синехии. [26]
ПАСК, 5 % раствор салюзида, 1 % раствор солянокислого хинина, гидрокортизон, дексаметазон в каплях и подконъюнктивально. При вовлечении в процесс радужки и ресничного тела необходимо применять мидриатики, для рассасывания инфильтрата - 3 - 5 % раствор дионина. Весьма эффективна 1 % желтая ртутная мазь. Лечение должно проводиться на фоне правильно организованного диетического питания. Показана гипохлоридная, гипоуглеводная диета с большим количеством витаминов А, В2, С. Хороший результат дает облучение кварцевой лампой. [27]
Для профилактики этого и лечения эрозии роговицы нужно закладывать за веки 5 % синтомициновую, левомицетиновую или 1 % хининовую мазь. В случаях, осложненных раздражением радужки или притом, следует применять мидриатики. На глаз накладывают повязку. Иногда эрозия приобретает рецидивирующий характер, и заболевание становится затяжным по типу травматического кератита. [28]
Офтальмоскопию удобнее производить, как упомянуто, при вертикальном положении ребенка. Зрачок следует расширить по возможности сильнее однократным или повторным закапыванием растворов гоматропина или других мидриатиков в конъюнктивальный мешок. Не следует пользоваться слишком ярким источником света. Если при офтальмоскопии в обратном виде прикосновение пальцами левой руки, держащей линзу, ко лбу ребенка как опоре вызывает резкое рефлекторное смыкание век и беспокойство ребенка, приходится держать линзу на весу. [29]
Разрез конъюнктивы сшивают непрерывным швом. Если хрусталик был извлечен в капсуле, инстиллируют миотик, если из капсулы - мидриатик. Конъюнктивальньтй шов снимают на 6 - 7 - й день, корнеоскле-ральные швы - через 8 - 10 дней. [30]
Страницы: 1 2 3 4